پارگی تاندون شانه یکی از آسیبهای شایعی است که میتواند عملکرد روزمره فرد را بهشدت مختل کند. این مشکل اغلب در افراد میانسال یا کسانی که از شانه به شکل مکرر و پرتنش استفاده میکنند رخ میدهد. روتاتور کاف که مجموعهای از عضلات و تاندونهاست، نقش کلیدی در حرکت و پایداری شانه دارد. هرگونه آسیب به این ساختار میتواند با درد، محدودیت حرکتی و ضعف همراه باشد. در این مقاله، به بررسی جامع این اختلال از منظر آناتومی، علل، علائم، روشهای تشخیص و درمان میپردازیم.
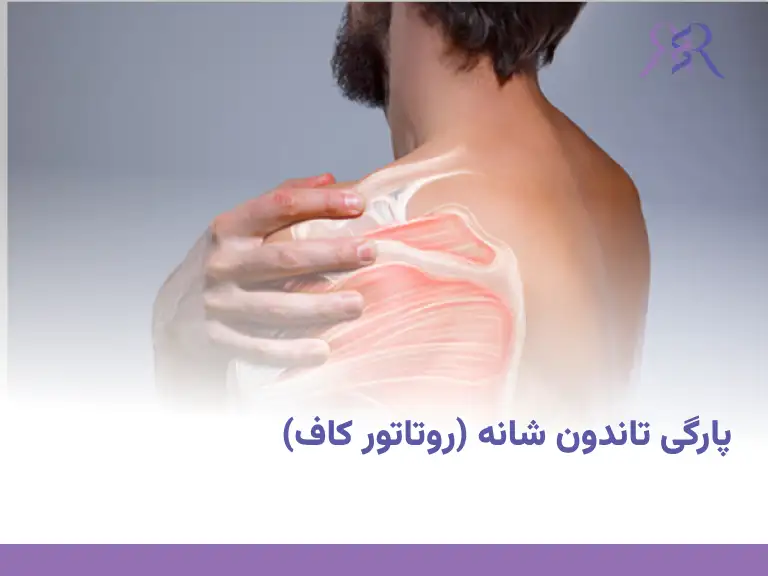
پارگی تاندون شانه (روتاتور کاف) چیست؟
تاندونهای روتاتور کاف مجموعهای از چهار عضله و تاندون متصل به آنها هستند که اطراف مفصل شانه را در بر گرفته و وظیفهی اصلی آنها تثبیت مفصل شانه و ایجاد حرکتهای دقیق و هماهنگ بازو است. این ساختار به دلیل موقعیت حساس و فشارهای مداوم مکانیکی، یکی از آسیبپذیرترین بخشهای سیستم اسکلتی–عضلانی به شمار میرود.
پارگی تاندون شانه (Rotator Cuff Tear) به حالتی گفته میشود که در آن بخشی از الیاف تاندون یکی از عضلات روتاتور کاف دچار پارگی نسبی (Partial Tear) یا پارگی کامل (Full Thickness Tear) شود. این آسیب میتواند بهصورت حاد (مثلاً در اثر سقوط یا بلند کردن ناگهانی جسم سنگین) یا به شکل مزمن و تدریجی (به دلیل ساییدگی و فرسایش ناشی از حرکات تکراری یا افزایش سن) رخ دهد.
در اثر این پارگی، بیمار معمولاً با علائمی مانند درد عمقی در شانه، ضعف در بالا بردن دست، محدودیت حرکتی و گاهی صدای کلیک یا کرانچ هنگام حرکت مفصل مواجه میشود. شدت این علائم به وسعت و نوع پارگی بستگی دارد.
از نظر بالینی، اهمیت تشخیص و درمان بهموقع پارگی تاندون شانه بسیار بالاست؛ چرا که در صورت بیتوجهی، پارگی میتواند گسترش یابد و به مرور زمان باعث آتروفی عضلانی و کاهش دائمی عملکرد شانه گردد.
پارگی تاندون شانه به چه دلایلی رخ می دهد؟
پارگی تاندونهای روتاتور کاف معمولاً نتیجهی ترکیبی از عوامل مکانیکی، بیومکانیکی و تغییرات مرتبط با سن است. این پارگی میتواند در اثر یک حادثهی ناگهانی یا بهصورت تدریجی و مزمن ایجاد شود. مهمترین دلایل بروز آن عبارتند از:
آسیبهای حاد و ضربهای
سقوط روی دست باز، تصادفات، یا بلند کردن ناگهانی جسم سنگین میتواند باعث پارگی ناگهانی تاندون شود. این نوع پارگیها اغلب در افراد جوانتر یا ورزشکاران دیده میشود.حرکات تکراری و فشارهای شغلی/ورزشی
فعالیتهایی که شامل بالا بردن مکرر بازو بالای سر هستند (مانند ورزشکاران والیبال، بیسبال، شنا و یا کارگران ساختمانی) موجب ایجاد میکروترومای مداوم در تاندون شده و در طول زمان به پارگی کامل منجر میشوند.سایش و تغییرات دژنراتیو (مرتبط با سن)
با افزایش سن، خونرسانی به تاندونهای شانه کاهش مییابد و بافت تاندون بهتدریج ضعیف میشود. همین فرآیند دژنراتیو احتمال پارگی خودبهخودی یا در اثر فعالیتهای روزمره را بالا میبرد.گیر افتادگی شانه (Shoulder Impingement Syndrome)
در برخی افراد، فضای زیر زائده آکرومیون تنگ است. حرکت مکرر شانه باعث برخورد تاندون با این ساختار استخوانی شده و به مرور زمان سبب ساییدگی و پارگی آن میشود.اختلالات ساختاری یا آناتومیک
وجود خارهای استخوانی (Bone Spurs) در ناحیه آکرومیون، شکل غیرطبیعی استخوان کتف یا بیثباتی مفصل شانه میتواند ریسک پارگی تاندون را افزایش دهد.عوامل عمومی و سیستمیک
بیماریهایی مانند دیابت، اختلالات متابولیک، مصرف طولانی مدت داروهای استروئیدی یا سیگار کشیدن، باعث کاهش کیفیت بافت همبند شده و زمینهساز آسیبپذیری بیشتر تاندونها میشوند.
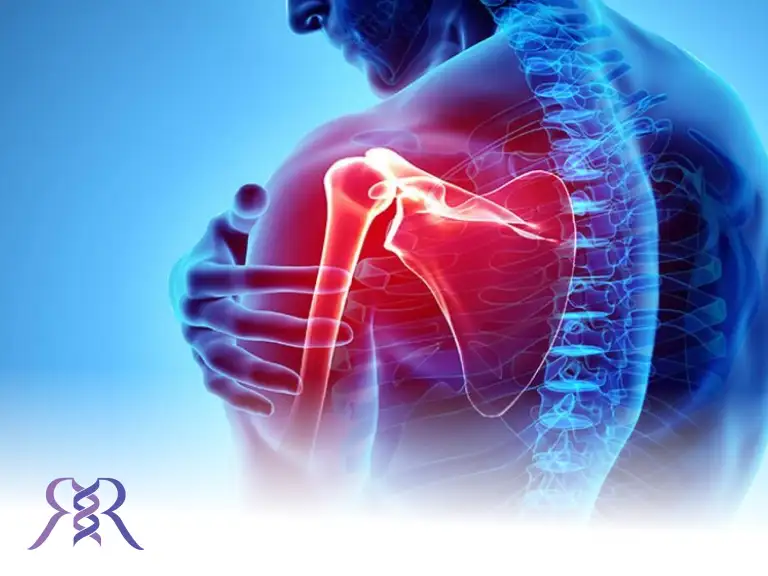
علائم پارگی تاندون شانه
پارگی تاندون روتاتور کاف میتواند طیف وسیعی از علائم را ایجاد کند که شدت آنها به میزان پارگی، نوع آن (جزئی یا کامل) و مدتزمان آسیب بستگی دارد. در بسیاری از موارد، بیماران ابتدا درد خفیف و گذرا را تجربه میکنند، اما به مرور زمان نشانهها تشدید شده و عملکرد مفصل شانه مختل میگردد. مهمترین علائم این عارضه عبارتند از:
درد عمقی و مداوم در شانه
معمولاً در قسمت جلویی یا بیرونی شانه احساس میشود و ممکن است به سمت بازو نیز انتشار پیدا کند. این درد در هنگام شب، خصوصاً هنگام خوابیدن روی شانه آسیبدیده، شدیدتر میشود.ضعف عضلانی
بیمار در بالا بردن دست یا انجام فعالیتهای بالای سر (مثل شانه کردن مو، پوشیدن لباس یا برداشتن اجسام) دچار ضعف محسوس میشود.محدودیت حرکتی
حرکات شانه بهویژه در بالا بردن و چرخاندن بازو محدود و دردناک میشوند. در پارگیهای کامل، برخی حرکات ممکن است تقریباً غیرممکن شوند.صدای کلیک یا احساس ساییدگی (Crepitus)
هنگام حرکت دادن شانه ممکن است صدای کلیک، تقتق یا حس ساییده شدن در مفصل احساس شود که ناشی از اصطکاک غیرطبیعی ساختارهای شانه است.درد ناگهانی ناشی از آسیب حاد
در پارگیهای ضربهای، بیمار معمولاً درد شدید و آنی همراه با از دست رفتن توانایی حرکتی را تجربه میکند.آتروفی عضلات شانه در مراحل پیشرفته
در صورت درمان نشدن و مزمن شدن آسیب، عضلات اطراف شانه بهتدریج تحلیل رفته و حجم آنها کاهش مییابد که نشانهای از ضعف طولانیمدت عملکردی است.
تشخیص پارگی تاندون شانه توسط کلینیک ارتوپدی فنی رجبی راد
تشخیص دقیق پارگی تاندون روتاتور کاف، گام اساسی در انتخاب بهترین روش درمانی و پیشگیری از عوارض جدیتر است. در کلینیک ارتوپدی فنی رجبی راد فرایند ارزیابی و تشخیص با رویکردی کاملاً علمی، سیستماتیک و فردمحور انجام میشود تا ریشهی مشکل بیمار بهطور کامل شناسایی گردد.
مراحل اصلی تشخیص در این کلینیک شامل موارد زیر است:
معاینه بالینی دقیق
متخصصین کلینیک ما، با بررسی تاریخچه پزشکی بیمار، سوابق فعالیتهای ورزشی یا شغلی و شرح علائم، اولین گام تشخیصی را برمیدارند. سپس با انجام تستهای عملکردی خاص شانه (مانند تست Jobe یا Drop Arm Test) میزان ضعف، درد و محدودیت حرکتی ارزیابی میشود.آنالیز بیومکانیکی و حرکتی
یکی از مزایای کلینیک رجبی راد، بهرهگیری از آنالیزهای حرکتی و بررسی دقیق بیومکانیک شانه است. این روش به متخصصین کمک میکند تا الگوی حرکتی بیمار را تحلیل کرده و بهطور تخصصی منبع درد یا اختلال عملکردی را مشخص نمایند.استفاده از روشهای تصویربرداری در همکاری با مراکز تخصصی
در صورت نیاز، بیمار به مراکز تصویربرداری معتبر برای انجام MRI یا سونوگرافی شانه ارجاع داده میشود. این ابزارها امکان مشاهده میزان و محل دقیق پارگی تاندون را فراهم میکنند و مکمل معاینات کلینیکی هستند.تطبیق یافتهها با شرایط فردی بیمار
متخصصین کلینیک رجبی راد تنها به یافتههای تصویربرداری بسنده نمیکنند، بلکه نتایج آن را با وضعیت عملکردی، سن، سطح فعالیت و نیازهای حرکتی بیمار تطبیق میدهند. این رویکرد منجر به یک تشخیص کاملاً شخصیسازیشده و دقیق میشود.
با تکیه بر این فرآیند چندمرحلهای، کلینیک ارتوپدی فنی رجبی راد قادر است پارگی تاندون شانه را در مراحل اولیه و پیشرفته شناسایی کرده و بهترین مسیر درمانی اعم از روشهای غیرجراحی، توانبخشی یا ارجاع به جراح ارتوپد را تعیین کند.
روش های درمانی پارگی تاندون شانه
انتخاب درمان مناسب برای پارگی تاندون روتاتور کاف به عواملی مانند شدت پارگی (جزئی یا کامل)، مدتزمان آسیب، سن بیمار، سطح فعالیتهای ورزشی یا شغلی و وضعیت عمومی سلامت بستگی دارد. هدف اصلی درمان، کاهش درد، بازگرداندن دامنه حرکتی و جلوگیری از ضعف یا تحلیل عضلات شانه است. بهطور کلی درمانها به دو دسته اصلی تقسیم میشوند:
۱. درمانهای غیرجراحی (Conservative Treatments)
در پارگیهای خفیف یا زمانی که بیمار درد قابلتحملی دارد، ابتدا درمانهای غیرتهاجمی پیشنهاد میشوند:
استراحت نسبی و اصلاح سبک زندگی
پرهیز از حرکات بالای سر، بلند کردن اجسام سنگین و فعالیتهایی که فشار مستقیم به شانه وارد میکنند.داروهای ضدالتهابی غیراستروئیدی (NSAIDs)
مانند ایبوپروفن یا ناپروکسن برای کاهش التهاب و درد.فیزیوتراپی و توانبخشی تخصصی
تمرکز روی سه فاز اصلی:کاهش درد و التهاب با روشهایی مثل اولتراسوند و سرما درمانی.
بازیابی دامنه حرکتی طبیعی مفصل شانه.
تقویت عضلات اطراف شانه و بهبود کنترل حرکتی برای پیشگیری از آسیب مجدد.
تزریقات تخصصی
در برخی بیماران تزریق کورتیکواستروئید برای کاهش التهاب یا PRP (پلاسمای غنی از پلاکت) برای تحریک ترمیم بافتی بهکار میرود.ارتز یا بریس شانه
برای تثبیت موقت مفصل و کاهش فشار روی تاندون آسیبدیده در برخی شرایط توصیه میشود. شما میتوانید بسته به نیازتان بریس مورد نظر را به صورت آنلاین و یا حضوری از کلینیک ارتوپدی فنی رجبی راد تهیه کنید.
۲. درمانهای جراحی (Surgical Treatments)
اگر پارگی وسیع باشد، یا پس از چند ماه درمان غیرجراحی علائم بهبود پیدا نکنند، جراحی مطرح میشود:
آرتروسکوپی شانه
یک روش کمتهاجمی است که از طریق برشهای کوچک انجام میشود و جراح با کمک دوربین مخصوص، تاندون آسیبدیده را ترمیم میکند.ترمیم باز (Open Repair)
در پارگیهای شدید یا زمانی که آرتروسکوپی کافی نباشد، جراح از برش بزرگتر برای دوختن مجدد تاندون به استخوان استفاده میکند.ترمیم مینیاوپن (Mini-Open Repair)
ترکیبی از آرتروسکوپی و جراحی باز است؛ ابتدا با آرتروسکوپی فضای شانه بررسی میشود و سپس با برش کوچک تاندون ترمیم میگردد.انتقال تاندون یا استفاده از گرافت
در موارد پارگی مزمن و غیرقابل ترمیم، از تاندونهای مجاور یا بافت پیوندی برای جایگزینی استفاده میشود.تعویض کامل مفصل شانه (Reverse Shoulder Arthroplasty)
در موارد نادر و پیشرفته که علاوه بر پارگی تاندون، مفصل دچار آرتروز شدید هم شده باشد، تعویض مفصل آخرین گزینه است.
۳. توانبخشی و مراقبتهای بعد از درمان
چه در روشهای غیرجراحی و چه پس از عمل، توانبخشی مرحلهای حیاتی است. این مراحل شامل:
کنترل درد و التهاب اولیه
بازگرداندن دامنه حرکتی طبیعی
تقویت عضلات اطراف شانه و کتف
بازگشت تدریجی به فعالیتهای ورزشی و شغلی
برنامه توانبخشی باید شخصیسازیشده باشد و بر اساس شرایط هر بیمار توسط متخصص ارتوپدی و فیزیوتراپیست طراحی گردد.
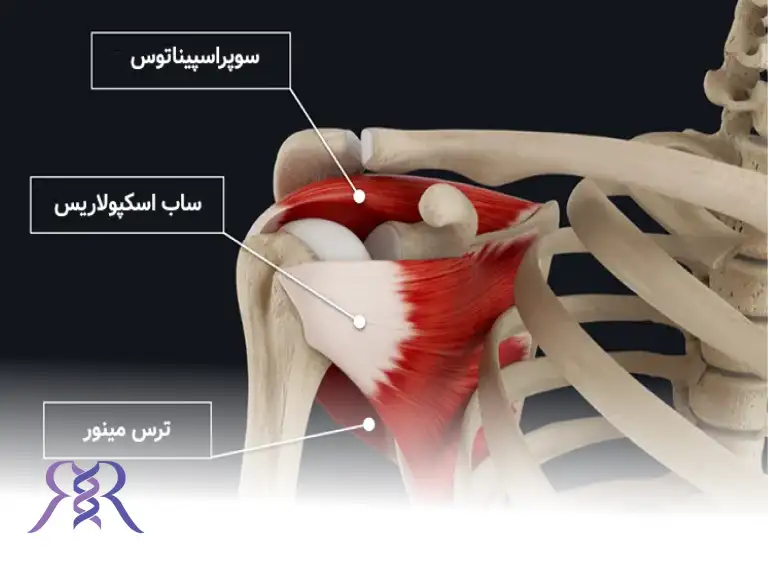
جراحی پارگی تاندون شانه چه زمانی لازم است؟
پارگی تاندون روتاتور کاف همیشه به جراحی نیاز ندارد و در بسیاری از بیماران، درمانهای غیرجراحی مانند فیزیوتراپی، دارو یا تزریق میتواند علائم را کنترل کند. اما در شرایط خاص، تنها راه بازگرداندن عملکرد طبیعی شانه، مداخله جراحی است. تصمیم برای عمل معمولاً بر اساس شدت پارگی، سن بیمار، سطح فعالیت و پاسخ به درمانهای غیرجراحی گرفته میشود. مهمترین مواردی که جراحی ضرورت پیدا میکند عبارتند از:
پارگی کامل تاندون
اگر تاندون بهطور کامل از استخوان جدا شده باشد، احتمال ترمیم خودبهخودی وجود ندارد و جراحی برای اتصال مجدد آن الزامی است.عدم پاسخ به درمانهای غیرجراحی
بیمارانی که پس از ۳ تا ۶ ماه توانبخشی و درمان محافظهکارانه همچنان درد شدید یا محدودیت حرکتی دارند، کاندید جراحی میشوند.ضعف شدید و از دست رفتن عملکرد شانه
در صورتی که فرد نتواند بازو را بالا ببرد یا حرکات روزمره مانند شانهکردن مو و پوشیدن لباس با مشکل جدی مواجه شود، جراحی بهترین گزینه خواهد بود.بیماران جوان و فعال
در افراد جوان یا ورزشکاران حرفهای، حتی پارگیهای نسبی نیز میتواند عملکرد ورزشی یا شغلی را مختل کند. در این گروه، جراحی اغلب زودتر توصیه میشود.پارگیهای ناشی از آسیب حاد و شدید
اگر پارگی در اثر سقوط، تصادف یا بلند کردن ناگهانی جسم سنگین ایجاد شود، جراحی سریع میتواند نتایج بهتری نسبت به درمانهای طولانیمدت غیرجراحی داشته باشد.خطر آتروفی عضلانی و تغییرات غیرقابل برگشت
تأخیر طولانی در درمان میتواند باعث تحلیل رفتن عضلات اطراف شانه و کاهش کیفیت تاندون شود. در چنین شرایطی، مداخله جراحی برای جلوگیری از پیشرفت آسیب ضروری است.
توانبخشی بعد از درمان پارگی تاندون شانه
توانبخشی یکی از حیاتیترین مراحل پس از درمان پارگی تاندون روتاتور کاف است؛ چه بیمار تحت درمان غیرجراحی قرار گرفته باشد و چه جراحی ترمیمی انجام داده باشد. هدف از توانبخشی، بازگرداندن دامنه حرکتی طبیعی، تقویت عضلات اطراف شانه و جلوگیری از آسیب مجدد است. این فرآیند باید مرحلهبهمرحله و تحت نظر متخصص فیزیوتراپی انجام شود.
مراحل اصلی توانبخشی:
مرحله کنترل درد و التهاب (هفتههای اول)
استفاده از سرما درمانی، داروهای ضدالتهاب و در برخی موارد بریس شانه برای بیحرکتسازی نسبی مفصل.
تمرکز بر کاهش درد و جلوگیری از خشکی مفصل.
مرحله بازیابی دامنه حرکتی (هفتههای ۲ تا ۶)
شروع حرکات پسیو (Passive) و سپس حرکات اکتیو کمدامنه.
تمرکز روی حرکات ملایم برای جلوگیری از چسبندگی و سفتی مفصل.
مرحله تقویت عضلات (هفتههای ۶ تا ۱۲)
اضافه شدن تمرینات ایزومتریک (بدون حرکت مفصل) و سپس ایزوتونیک برای تقویت عضلات روتاتور کاف و عضلات اطراف کتف.
استفاده از کشهای ورزشی و وزنههای سبک.
مرحله بازگشت به فعالیتهای عملکردی (ماه ۳ به بعد)
تمرینات پیشرفتهتر برای بهبود هماهنگی حرکتی شانه.
بازآموزی حرکات ورزشی یا شغلی متناسب با نیازهای بیمار.
مرحله بازگشت به ورزش یا کار سنگین (ماه ۶ به بعد)
تنها زمانی مجاز است که دامنه حرکتی کامل، قدرت کافی و کنترل عضلانی مناسب بازسازی شده باشد.
در این مرحله تمرینات تخصصی و سنگینتر تحت نظر فیزیوتراپیست اجرا میشود.
پیشگیری از پارگی تاندون شانه
اگرچه پارگی تاندون روتاتور کاف در برخی موارد بهدلیل فرآیندهای دژنراتیو و افزایش سن اجتنابناپذیر است، اما میتوان با رعایت اصول صحیح حرکتی و تقویت ساختارهای شانه، احتمال بروز این آسیب را بهطور چشمگیری کاهش داد. پیشگیری نقش بسیار مهمی در حفظ سلامت مفصل شانه بهویژه برای ورزشکاران و افرادی که فعالیتهای تکراری با دست انجام میدهند دارد.
مهمترین راهکارهای پیشگیری:
تقویت منظم عضلات شانه و کتف
تمرینات اختصاصی برای عضلات روتاتور کاف و عضلات پایدارکننده کتف باعث افزایش استحکام و پایداری شانه میشود و فشار وارد بر تاندونها را کاهش میدهد.کشش و انعطافپذیری
انجام حرکات کششی ملایم قبل و بعد از فعالیتهای ورزشی یا شغلی، به حفظ انعطافپذیری مفصل کمک کرده و مانع از خشکی و آسیب تاندونها میشود.اصلاح تکنیکهای حرکتی در ورزش و کار
در ورزشکاران (مانند شناگران یا والیبالیستها) یادگیری تکنیک صحیح پرتاب یا حرکات بالای سر بسیار مهم است.
در فعالیتهای شغلی، پرهیز از بالا بردن طولانیمدت دستها یا بلند کردن اجسام سنگین بهصورت ناگهانی توصیه میشود.
استفاده از وضعیت بدنی صحیح (Posture Correction)
نشستن یا ایستادن طولانیمدت با شانههای افتاده و قوزدار میتواند فشار مضاعفی بر تاندونها وارد کند. اصلاح وضعیت بدن و تقویت عضلات پشت و گردن نقش کلیدی دارد.پرهیز از حرکات تکراری و استراحت کافی
انجام فعالیتهای تکراری بدون استراحت کافی باعث ایجاد میکروترومای مداوم در تاندونها میشود. تقسیم زمان کار و استراحت برای پیشگیری ضروری است.حفظ سلامت عمومی بدن
کنترل بیماریهای مزمن مانند دیابت و تیروئید.
ترک سیگار که جریان خون به تاندونها را کاهش میدهد.
مصرف مواد غذایی حاوی پروتئین، ویتامین C و کلاژنساز برای تقویت بافت همبند.
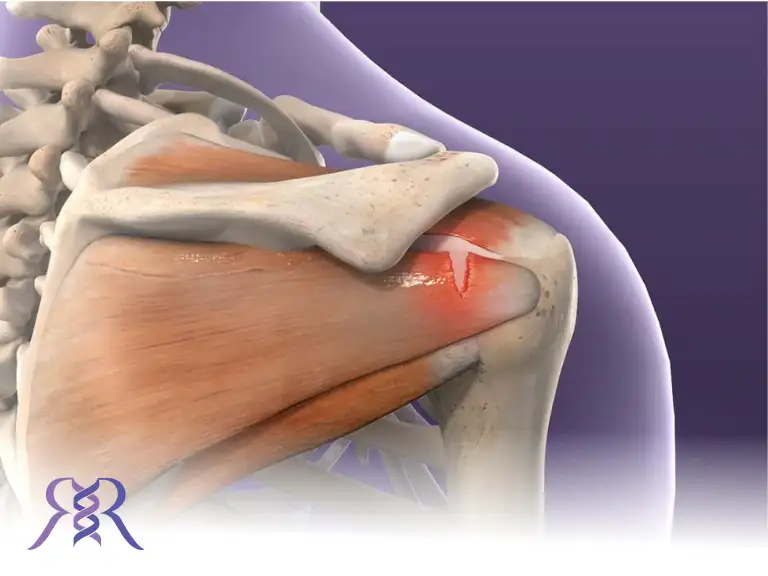
نتیجهگیری
پارگی تاندون شانه اختلالی است که اگر به موقع تشخیص داده و درمان نشود، ممکن است به آسیب دائمی و محدودیت جدی در عملکرد شانه منجر شود. این بیماری با توجه به علائم مشخص، قابل شناسایی است و طیف وسیعی از درمانهای غیرتهاجمی تا جراحی را شامل میشود. فیزیوتراپی و مراقبتهای پس از درمان، تأثیر چشمگیری بر بهبود عملکرد دارند. با تقویت عضلات و توجه به سبک زندگی سالم، میتوان از بروز این مشکل پیشگیری کرد. اگر فردی با درد مزمن شانه یا محدودیت حرکتی روبهروست، مراجعه به پزشک متخصص اولین و مهمترین قدم برای بهبودی است.
سوالات متداول
آیا ممکن است پارگی تاندون شانه بدون درد اتفاق بیفتد؟
بله، در برخی موارد، بهویژه در پارگیهای مزمن و تدریجی، فرد ممکن است در ابتدا درد واضحی احساس نکند. این نوع پارگیها بیشتر با ضعف عضلانی، کاهش دامنه حرکتی یا ناتوانی در انجام برخی فعالیتها مشخص میشوند. بنابراین، کاهش عملکرد شانه حتی بدون درد نیز باید جدی گرفته شود.
آیا پارگی تاندون شانه بهصورت خودبهخود ترمیم میشود؟
خیر، تاندونهای پارهشده معمولاً بهطور خودبهخود به هم جوش نمیخورند، زیرا خونرسانی به این ناحیه محدود است. در موارد پارگی جزئی، با استراحت، فیزیوتراپی و کنترل التهاب، ممکن است عملکرد شانه تا حد زیادی بازگردد، اما در پارگیهای کامل یا شدید، جراحی اغلب تنها راه ترمیم ساختاری است.
پس از جراحی روتاتور کاف، چه مدت باید از فعالیتهای سنگین پرهیز کرد؟
بسته به نوع جراحی و شدت آسیب، معمولاً باید بین ۴ تا ۶ ماه از انجام فعالیتهای شدید خودداری کرد. بازگشت کامل به ورزش یا کارهای فیزیکی سنگین ممکن است تا ۹ ماه نیز طول بکشد. این مدت زمان باید تحت نظر پزشک و با برنامه فیزیوتراپی مناسب تنظیم شود تا از پارگی مجدد جلوگیری شود.