پروتز گردن، یک ابزار پزشکی و توانبخشی تخصصی است که با هدف جایگزینی، پشتیبانی یا بهبود عملکرد ساختارهای آسیبدیده گردن طراحی شده است. این وسیله معمولاً در افرادی مورد استفاده قرار میگیرد که به دلایل مختلفی همچون آسیبهای نخاعی، تحلیل شدید مهرهها، دیسک گردن، جراحیهای پیچیده یا ناهنجاریهای مادرزادی، نیاز به حمایت یا جایگزینی بخشی از ساختار گردنی خود دارند.
آنچه پروتز گردن را از سایر وسایل ارتوپدی متمایز میکند، نقش حیاتی آن در حفظ تحرک، تعادل عصبی و کیفیت زندگی بیماران است. این پروتزها با طراحی ارگونومیک و مهندسیشده خود، نه تنها از مهرهها محافظت میکنند، بلکه به بیمار کمک میکنند تا فعالیتهای روزمره خود را با درد کمتر و امنیت بیشتر ادامه دهند.
آناتومی گردن
گردن از هفت مهره گردنی (C1 تا C7) تشکیل شده است که ستون فقرات گردنی را تشکیل میدهند. این مهرهها توسط دیسکهای بین مهرهای از هم جدا میشوند و انعطافپذیری و حرکات گردن را امکانپذیر میسازند. علاوه بر مهرهها و دیسکها، گردن شامل اعصاب، عضلات، رباطها و رگهای خونی است که همگی نقشهای حیاتی در حمایت و حرکت گردن ایفا میکنند.
پروتز گردن چیست؟
استفاده از پروتز گردن بهمنظور بهبود کیفیت زندگی بیماران و کاهش درد و ناتوانیهای ناشی از مشکلات گردنی صورت میگیرد. اما سؤال اینجاست که در حقیقت پروتز گردن چیست؟ پروتز گردن شامل دستگاهها و ابزارهایی است که بهمنظور جایگزینی یا تقویت ساختارهای گردن مورداستفاده قرار میگیرند. این پروتزها ممکن است شامل دیسکهای مصنوعی، پیچ و مهرههای فلزی یا ابزارهای دیگر باشند. دیسکهای مصنوعی بهمنظور جایگزینی دیسکهای آسیبدیده استفاده میشوند و کمک میکنند تا حرکت طبیعی گردن حفظ شود. پیچ و مهرهها و سایر ابزارهای فلزی ممکن است برای تثبیت مهرههای گردنی در مواقعی که نیاز به تثبیت بیشتر است، به کار روند. در حالت کلی، پروتزهای گردن به دو نوع اصلی پروتزهای ثابت و پروتزهای متحرک تقسیم میشوند. پروتزهای ثابت به دلیل اینکه به طور کامل جایگزین دیسک میشوند، ممکن است محدودیت حرکتی برای گردن ایجاد کنند اما پروتزهای متحرک اینطور نیستند.
تفاوت پروتز گردن با فیوژن گردن در چیست؟
وقتی صحبت از درمان آسیبها یا فرسایش دیسکهای گردن میشود، دو روش جراحی بیشتر از بقیه به چشم میخورند: پروتز گردن و فیوژن گردن. هر دو روش با هدف کاهش درد، بهبود عملکرد گردن و جلوگیری از آسیبهای بیشتر طراحی شدهاند، اما مسیر رسیدن به این هدفها در آنها کاملاً متفاوت است.
پروتز گردن تلاش میکند تا حرکت طبیعی مهرهها را حفظ کند، در حالی که فیوژن گردن با جوش دادن مهرهها به یکدیگر، یک ثبات کامل و بدون حرکت ایجاد میکند. در این محتوا، بهطور دقیق و تخصصی تفاوتهای میان این دو روش، مزایا، معایب و کاربردهای هرکدام را بررسی میکنیم تا درک بهتری از گزینههای درمانی پیشرو داشته باشید.
پروتز گردن (Artificial Disc Replacement)
پروتز گردن، یا همان دیسک مصنوعی گردنی، یکی از پیشرفتهترین روشهای جراحی در درمان آسیبها و فرسایش دیسکهای بینمهرهای ناحیه گردن است. این روش با هدف جایگزینی دیسک آسیبدیده با یک دیسک مصنوعی طراحی شده که عملکردی بسیار شبیه به دیسک طبیعی دارد. برخلاف روشهایی مثل فیوژن گردن که موجب حذف حرکت در ناحیه آسیبدیده میشوند، پروتز گردن تلاش میکند تحرک طبیعی مهرهها را حفظ کرده و در عین حال درد، فشار عصبی و اختلالات حرکتی را کاهش دهد.
این فناوری بهویژه برای بیمارانی که در سنین فعال هستند و میخواهند پس از جراحی، دامنه حرکتی گردنشان حفظ شود، یک گزینهی درمانی مؤثر و نوآورانه به حساب میآید.
مزایای پروتز گردن:
حفظ حرکت طبیعی گردن
کاهش احتمال فرسایش دیسکهای مجاور
بهبود سریعتر پس از جراحی
کاهش احتمال نیاز به جراحی مجدد
فیوژن گردن (Spinal Fusion)
فیوژن گردن یا جوش دادن مهرههای گردنی، یکی از روشهای جراحی رایج و مؤثر برای درمان مشکلات شدید ستون فقرات گردنی است؛ بهویژه در بیمارانی که دچار بیثباتی مهرهها، آسیب شدید دیسک یا فشردگی عصبی پیشرفته هستند. در این روش، دیسک آسیبدیده بهطور کامل برداشته میشود و دو یا چند مهره مجاور آن، با کمک پیوند استخوانی یا ابزارهای خاصی مانند پیچ و پلاک، بهصورت دائمی به یکدیگر ثابت و بدون حرکت درمیآیند.
هدف اصلی فیوژن گردن، کاهش درد، جلوگیری از آسیب بیشتر و ایجاد ثبات بلندمدت در ستون فقرات گردنی است. این روش اگرچه باعث از بین رفتن حرکت در ناحیهی مورد عمل میشود، اما در بسیاری از موارد، گزینهای مطمئن و ماندگار برای بیمارانی است که گزینههای کمتر تهاجمی پاسخ مؤثری به شرایطشان ندادهاند.
مزایای فیوژن گردن:
مناسب برای آسیبهای شدید یا ناپایداریهای گسترده
سابقه بالینی طولانی و مطمئن
گزینه مناسب برای برخی بیماران با پوکی استخوان یا مشکلات شدید ساختاری
چه زمانی نیازمند جراحی پروتز دیسک گردن می شویم؟
جراحی پروتز دیسک گردن زمانی ضروری میشود که درمانهای غیرجراحی نتوانند بهبودی قابلتوجهی در علائم بیمار ایجاد کنند و کیفیت زندگی او را تحتتأثیر قرار دهند. شرایطی که ممکن است نیاز به جراحی داشته باشند عبارتاند از:
- درد شدید و مداوم: دردی که با روشهای غیرجراحی مانند فیزیوتراپی، داروهای ضدالتهابی و تزریقات قابلکنترل نباشد، احتمالاً نیاز به جراحی پروتز دیسک گردن پیدا میکند.
- ضعف یا بیحسی: وجود ضعف، بیحسی یا مشکلات عصبی دیگر در دستها و بازوها که نشاندهنده آسیب عصبی شدید باشد میتواند از نشانههای نیاز به جراحی باشد.
- مشکلات حرکتی: محدودیت شدید در حرکت گردن که باعث کاهش عملکرد روزانه بیمار شود، احتمال نیاز به جراحی را بیشتر میکند.
- فشردگی نخاع یا ریشههای عصبی: در صورت وجود فشردگی شدید نخاع یا ریشههای عصبی که میتواند به مشکلات جدیتر مانند فلج منجر شود، به جراحی نیاز است.
- عدم پاسخ به درمانهای محافظهکارانه: اگر بیمار پس از چندین ماه درمان محافظهکارانه (مانند استراحت، فیزیوتراپی و داروها) بهبود نیابد، جراحی ممکن است موردنیاز باشد.
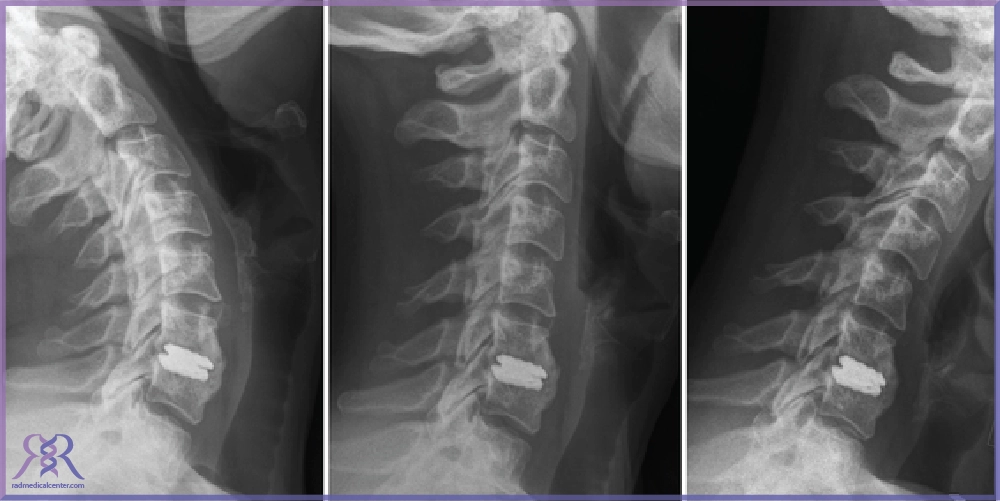
تشخیص بیماری دیسک گردن
دردهای گردن، بیحسی در بازوها یا ضعف عضلانی میتوانند از علائم اولیه بیماری دیسک گردن باشند. اما برای تشخیص دقیق این مشکل، صرفاً شنیدن علائم از سوی بیمار کافی نیست. تشخیص بیماری دیسک گردن نیازمند یک ارزیابی دقیق بالینی به همراه تصویربرداریهای تخصصی است تا پزشک بتواند شدت آسیب، محل دقیق آن و تأثیر آن بر اعصاب گردنی را بهدرستی بررسی کند.
در این فرآیند، ترکیبی از معاینه فیزیکی، بررسی علائم عصبی و استفاده از ابزارهایی مانند MRI یا سیتیاسکن، به کمک پزشک میآید تا تصمیمگیری دقیقی درباره درمان گرفته شود. در ادامه به روشهای رایج و مؤثر تشخیص این بیماری میپردازیم.
- معاینه فیزیکی: پزشک با بررسی تاریخچه پزشکی بیمار و انجام معاینه فیزیکی به دنبال علائم درد، ضعف، بیحسی و محدودیت حرکتی میگردد. این معاینه شامل تستهای نوار عصب و عضله (EMG) برای بررسی عملکرد عصبها و عضلات نیز میشود.
- تستهای تصویربرداری: برای تشخیص دقیقتر از ابزارهای تصویربرداری مانند MRI (تصویربرداری با رزونانس مغناطیسی)، CT (توموگرافی کامپیوتری) و رادیوگرافی (اشعه ایکس) استفاده میشود. MRI بهترین روش برای مشاهده دیسکها و بافتهای نرم است. CT میتواند تصاویر دقیقی از ساختارهای استخوانی گردن ارائه دهد و رادیوگرافی میتواند مشکلات ساختاری مانند تنگی کانال نخاعی را نشان دهد.
- الکترومیوگرافی (EMG): این تست برای ارزیابی عملکرد عصبها و عضلات استفاده میشود و میتواند به تشخیص دقیقتر مشکلات عصبی کمک کند. EMG میتواند نشان دهد که آیا علائم بیمار ناشی از فشار بر روی عصبها یا مشکلات دیگری است.
- تستهای عملکردی: این تستها بهمنظور بررسی عملکرد روزانه بیمار و میزان تأثیر علائم بر زندگی او انجام میشوند. برای مثال، تستهای عملکردی میتوانند نشان دهند که چگونه درد و ضعف ناشی از بیماری دیسک گردن بر فعالیتهای روزمره بیمار تأثیر میگذارد.
تشخیص دقیق و کامل بیماری دیسک گردن به پزشک کمک میکند تا بهترین روش درمانی را برای بیمار انتخاب کند. این ممکن است شامل درمانهای محافظهکارانه مانند فیزیوتراپی و داروها یا در موارد شدیدتر جراحی باشد. در انتها این بخش بهتر است بدانید که کلینیک ارتوپدی فنی رجبی راد یک کلینیک ارتوپدی فنی است و انجام عمل جراحی از حیطه شغلی ما خارج است.
مراحل جراحی پروتز دیسک گردن
جراحی پروتز دیسک گردن، یک روش پیشرفته و کمتهاجمی در درمان دیسکهای آسیبدیده گردنی است که با هدف حفظ حرکت طبیعی مهرهها انجام میشود. این عمل برای بیمارانی مناسب است که دیسک گردنشان به حدی آسیب دیده که درمانهای غیرجراحی دیگر پاسخگو نیستند. اما قبل از تصمیمگیری نهایی، آگاهی از مراحل انجام این جراحی میتواند دید روشنتری از فرآیند درمان به بیمار بدهد.
از ارزیابیهای اولیه و انتخاب بیمار مناسب گرفته تا بیهوشی، برش کوچک جلوی گردن، خارجسازی دیسک آسیبدیده و جایگذاری دیسک مصنوعی، همهی این مراحل با دقت و استانداردهای بالا انجام میشوند تا بهترین نتیجه حاصل شود. در ادامه، گامبهگام با مراحل جراحی پروتز دیسک گردن آشنا میشویم.
۱. آمادهسازی بیمار
پیش از جراحی، بیمار تحت بررسیهای کامل بالینی و تصویربرداریهای دقیق مانند MRI یا CT اسکن قرار میگیرد تا محل دقیق دیسک آسیبدیده مشخص شود. همچنین آزمایشهای خون، نوار قلب و مشاورههای لازم انجام میشود. در این مرحله، بیمار درباره مزایا، خطرات احتمالی و روند بهبودی آگاه میشود و رضایتنامه کتبی دریافت میگردد. مصرف داروهای خاص باید طبق نظر پزشک قطع یا تنظیم شود، بهویژه داروهای رقیقکننده خون.
۲. بیهوشی
جراحی پروتز دیسک گردن معمولاً تحت بیهوشی عمومی انجام میشود؛ بهاینمعنا که بیمار در طول عمل در خواب کامل خواهد بود و هیچ دردی احساس نمیکند. تیم بیهوشی وضعیت حیاتی بیمار را در تمام طول جراحی بهدقت پایش میکند تا ایمنی کامل فراهم شود.
۳. برش جراحی
پس از بیهوش شدن بیمار، جراح یک برش کوچک در جلوی گردن، معمولاً در چین طبیعی پوست، ایجاد میکند تا به ستون فقرات گردنی دسترسی پیدا کند. این روش از جلو انجام میشود (anterior approach) چرا که دسترسی مستقیمتر و کمعارضهتری به دیسکهای گردن فراهم میسازد.
۴. برداشت دیسک آسیبدیده
در این مرحله، دیسک فرسوده یا آسیبدیده بهطور کامل از بین دو مهره خارج میشود. گاهی اوقات، اگر فشار بر روی ریشههای عصبی یا نخاع وجود داشته باشد، جراح با دقت این فشار را نیز با حذف زوائد استخوانی یا بافتهای فشردهساز کاهش میدهد. این بخش از عمل بسیار حساس و دقیق است.
۵. قراردادن پروتز
پس از تخلیه دیسک آسیبدیده، دیسک مصنوعی (پروتز) در فضای خالی بین مهرهها قرار داده میشود. این پروتز طراحی شده تا حرکت طبیعی ستون فقرات را شبیهسازی کند. اندازه و نوع پروتز بر اساس آناتومی دقیق بیمار انتخاب میشود. قرارگیری صحیح آن با کمک ابزارهای تخصصی و تحت دید مستقیم یا تصویربرداری درونعملی انجام میگیرد.
۶. بستن برش
پس از اطمینان از جایگیری مناسب پروتز، محل جراحی شستوشو داده شده و با دقت بسته میشود. بخیهها معمولاً ظریف و قابل جذب هستند و در ناحیهای قرار میگیرند که کمترین اثر ظاهری روی پوست باقی بماند. پانسمان استریل نیز برای محافظت از محل عمل اعمال میشود.
۷. بهبودی و فیزیوتراپی
پس از جراحی، بیمار معمولاً ظرف یک تا دو روز مرخص میشود. دوره بهبودی اولیه بین ۲ تا ۶ هفته طول میکشد. در این زمان، فعالیتهای شدید ممنوع است، اما بیمار تشویق میشود تا بهمرور حرکات طبیعی گردن را آغاز کند. فیزیوتراپی تخصصی، تمرینات سبک و پیگیریهای منظم با جراح، نقش مهمی در بازیابی کامل و حفظ تحرک طبیعی گردن خواهند داشت.